| CASO CLINICO: RIABILITAZIONE
IMPLANTO-PROTESICA
SU PAZIENTE AFFETTO
DA SINDROME DELL'X-FRAGILE
di L. Montella e E. Raimondo
 La sindrome dell'X fragile (o sindrome di
Martin-Bell o FraX) è una malattia genetica
umana causata dalla mutazione del gene
FMR1 sul cromosoma X, mutazione presente in un
maschio su 4000 e in una femmina su 6000. Il nome
"X-Fragile" deriva dal fatto che la mutazione del DNA
provoca una modificazione della struttura del cromosoma
X che visto al microscopio presenta una "strozzatura"
nella regione terminale del cromosoma X (q27.3),
dove è situato il gene FMR1. La sindrome dell'X fragile (o sindrome di
Martin-Bell o FraX) è una malattia genetica
umana causata dalla mutazione del gene
FMR1 sul cromosoma X, mutazione presente in un
maschio su 4000 e in una femmina su 6000. Il nome
"X-Fragile" deriva dal fatto che la mutazione del DNA
provoca una modificazione della struttura del cromosoma
X che visto al microscopio presenta una "strozzatura"
nella regione terminale del cromosoma X (q27.3),
dove è situato il gene FMR1.
È noto però che nella maggior parte dei casi di FraX,
l'alterazione responsabile della sindrome è l'espansione
di una sequenza ripetuta di tre basi nucleotidiche (Citosina
Guanina Guanina: tripletta CGG) a livello del
gene FMR1. Normalmente il gene FMR1 contiene tra 6
e 53 ripetizioni del codone CGG (ripetizioni di trinucleotidi),
negli individui affetti dalla sindrome dell'X
fragile, FMR1 ha più di 230 ripetizioni di nucleotidi. Le
persone che possiedono un numero di ripetizioni comprese
tra 56 e 200 CGG vengono definite portatori sani
della pre-mutazione. In questo intervallo l'espansione
CGG consente al gene FMR1 di funzionare ancora e
quindi non provoca alcun sintomo clinico della malattia.
Nelle persone affette il numero di ripetizioni CGG
supera le 200 copie. L'espansione della tripletta CGG a
cui si associa un'ulteriore modificazione del DNA, detta
metilazione, provoca il mancato funzionamento del
gene FMR1, e viene definita mutazione completa.
I maschi con la mutazione completa presentano ritardo
mentale di grado variabile (da lieve a grave) e tratti
fisici caratteristici, mentre solo la metà delle femmine
con la mutazione completa presenta i sintomi della
malattia. Le caratteristiche fenotipiche tipiche della
sindrome sono: tratti somatici del volto caratteristici,
macro-orchidismo, ipotonia muscolare localizzata. Le
caratteristiche comportamentali possono comprendere
movimenti stereotipati, sviluppo sociale atipico. In particolare,
timidezza e limitato contatto con gli occhi dell'interlocutore.
Alcuni individui affetti dalla sindrome
dell'X fragile rientrano inoltre nei criteri diagnostici
dell'autismo.
Il tipico sviluppo del cranio dei pazienti FraX, determina
la predisposizione all'insorgenza di diversi disturbi e
patologie che, spesso richiedono l'intervento simultaneo
dell'odontostomatologo e dell'otorinolaringoiatra.
Fronte alta, faccia stretta, naso lungo/grosso/a bulbo,
labbra sottili/retratte
Palato ogivale/stretto
Macrodonzia totale o parziale
Lassità articolare dell'ATM
Ipotonia muscolare
La conformazione tipica del massiccio facciale, in associazione
all'ipotonia muscolare, localizzata a livello di
labbra, guance e lingua, predispone a quadri di morso
aperto, affollamento dentario, respirazione orale, apnee
notturne da anomalo sviluppo dei seni mascellari, alta
inserzione dei muscoli tensore e elevatore del velo
palatino con conseguente ipoacusia omo/bilaterale da
ostruzione delle tube di Eustachio. Appare ovvio il diretto
collegamento clinico tra le predette anomalie e patologie
come lesioni cariose, parodontopatie, sinusiti, ecc.
L'ipotonia dei muscoli orbicolare, zigomatico, massetere
e temporale possono esitare in numerose e significative
caratteristiche facciali. L'angolo della bocca è abbassato,
con elevazione passiva del labbro superiore ipotonico
e l'allungamento dei versanti laterali.
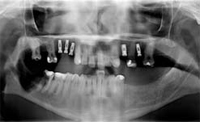
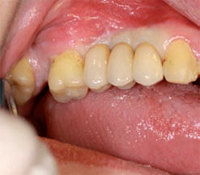
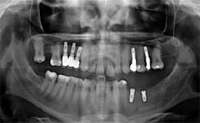
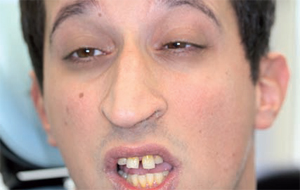
DIAGNOSI (OPT 1- Figg. 1- 2) Il paziente R.S. di anni 21,
affetto da sindrome dell'X-Fragile, giunge all'osservazione
a giugno del 2009, presenta un ritardo mentale di tipo
medio, atteggiamenti stereotipati (battito di mani, frasi
ripetute), avversione al contatto fisico. Il livello di collaborazione
iniziale consente d'effettuare una visita
preliminare approssimativa, da completare in sala operatoria.
Tuttavia la prima visita, lascia presagire la possibilità
di intraprendere un percorso educativo, con
l'obiettivo di ottenere un aumento del livello collaborativo.
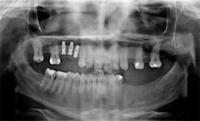
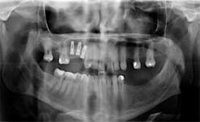
All'esame radiografico presenta un edentulia
parziale a causa di precedenti trattamenti di chirurgia
estrattiva, con la perdita dei seguenti elementi: 1.4,
1.6, 2.4, 2.6, 2.8, 3.5, 3.6, 3.7, 3.8, 4.8. L'elemento 1,7 è
mesializzato. I restauri in composito presenti sono effettuati
in modo corretto e risultano sani. L'elemento
1.5 presenta un precedente trattamento endodontico
in cui la non corretta chiusura dell'apice, a causa della
formazione di una falsa strada, probabilmente durante
la fase di alesaggio dei canali, ha provocato una reazione
peri-apicale di tipo ascessuale. La lesione peri-radicolare
causa ricorrenti fenomeni algici al paziente che frequentemente
alterano il suo stato emotivo e turbano il
riposo notturno. Lo stato di salute generale è buono, il
paziente non assume farmaci e non presenta pregresse
malattie. I controlli ematici di routine confermano lo
stato fisiologico di salute. Naturalmente considerato il
livello di collaborazione del paziente si propende per
il ricorso all'anestesia generale.
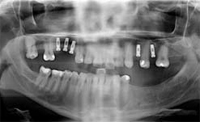
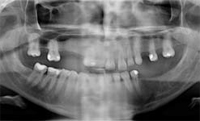 TRATTAMENTO PRELIMINARE (OPT 2) Il paziente viene
mantenuto in respiro spontaneo mediante intubazione
naso-tracheale, ottenuta con l'ausilio del fibro-scopio,
monitorato nei suoi parametri vitali e trattato con boli
ripetuti di Propofol in associazione a Fentalyn secondo
i protocolli anestesiologici. L'iniziale detartrasi mediante
strumento ad ultrasuoni e la revisione specifica parodontale,
mediante curettage manuale sottogengivale, permette di rilevare un tessuto sano sugli elementi residui,
il livello di igiene è accettabile e tutti gli elementi
presentano un livello di mobilità nella norma. Successivamente,
si provvede alla revisione delle vecchie
otturazioni, con eventuali rifiniture, dove necessario.
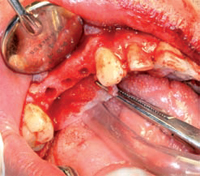
In ultimo, l'estrazione chirurgica del residuo radicolare
del 1.5. Enucleato il tessuto granulomatoso ed ascessuale,
il sito post-estrattivo viene revisionato e adeguatamente
disinfettato e deterso. Suture ad incrocio
a rapido riassorbimento sostengono spugne emostatiche
di fibrina, inserite nell'alveolo. TRATTAMENTO PRELIMINARE (OPT 2) Il paziente viene
mantenuto in respiro spontaneo mediante intubazione
naso-tracheale, ottenuta con l'ausilio del fibro-scopio,
monitorato nei suoi parametri vitali e trattato con boli
ripetuti di Propofol in associazione a Fentalyn secondo
i protocolli anestesiologici. L'iniziale detartrasi mediante
strumento ad ultrasuoni e la revisione specifica parodontale,
mediante curettage manuale sottogengivale, permette di rilevare un tessuto sano sugli elementi residui,
il livello di igiene è accettabile e tutti gli elementi
presentano un livello di mobilità nella norma. Successivamente,
si provvede alla revisione delle vecchie
otturazioni, con eventuali rifiniture, dove necessario.
In ultimo, l'estrazione chirurgica del residuo radicolare
del 1.5. Enucleato il tessuto granulomatoso ed ascessuale,
il sito post-estrattivo viene revisionato e adeguatamente
disinfettato e deterso. Suture ad incrocio
a rapido riassorbimento sostengono spugne emostatiche
di fibrina, inserite nell'alveolo.
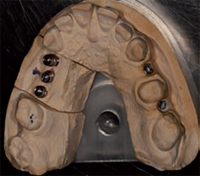
PIANO DI TRATTAMENTO (Figg. 3 - 4 - 5 - 6) Dopo l'intervento
il paziente entra in un ciclo sedute di istruzione all'igiene
orale, associato a periodici controlli. Obiettivo del trattamento
è stimolare il paziente e i tutori, in merito alla
presa di coscienza dell'importanza di avere una corretta
igiene. Nel corso della terapia il paziente è diventato
sempre più autonomo nelle manovre di igiene domiciliare.
Considerato l'andamento del trattamento si
decide di riabilitare il paziente mediante capsule in
metallo-ceramica sostenute da impianti. Il trattamento
verrà effettuato in varie fasi in modo da monitorare
progressivamente l'esito della terapia inteso, non solo
come esecuzione di un intervento chirurgico di successo,
ma anche come progetto educativo di preparazione,
di un paziente affetto da ritardo mentale, alla corretta conservazione di una protesi che ha bisogno di esser
quotidianamente manutenzionata.
RIABILITAZIONE IMPLANTO-PROTESICA
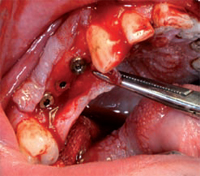
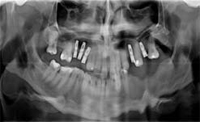
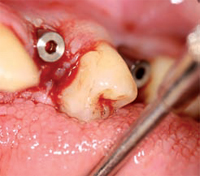
PRIMA FASE (OPT 3 - Figg. 7 - 8 - 9) Febbraio 2010, vengono
effettuati i primi tre impianti che sostituiscono
le radici di 1.4, 1.5, 1.6. Al momento dell'inserimento
gli impianti presentano una corretta stabilità primaria.
Il sito chirurgico viene suturato mediante fili riassorbibili.
Nei controlli successivi, effettuati in regime ambulatoriale,
viene effettuata la radiografia panoramica di
controllo, che testimonia la corretta posizione delle
fixture. Le suture e la ferita vengono periodicamente
revisionate con toilette a base di soluzione salina e lasciate
riassorbire spontaneamente.
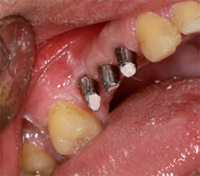
SECONDA FASE (OPT 4 - OPT 5 - OPT 6 - OPT 7 Figg. 10-
11 - 12) Aprile 2010, la radiografia di controllo conferma
la corretta guarigione ossea perimplantare. Maggio
2010, i successivi due impianti sostituiscono le radici
di 2.4 e 2.6. La radiografia post-operatoria conferma la
corretta posizione delle fixture. Ottobre 2010, il controllo
radiografico effettuato mostra la corretta osteointegrazione
delle cinque fixture, utilizzate per riabilitare
il mascellare superiore. Dicembre 2010, gli impianti
vengono scoperti, inserite le viti di guarigione e prese
le impronte di precisione per decidere sul modello in articolatore, l'inclinazione dei futuri abutments. Gennaio
2011, nonostante una certa avversione ad eseguire
l'esame radiografico post-operatorio, l'opt di controllo
e l'esame obiettivo, confermano l'assenza di infezioni
ossee perimplantari e la salute dei tessuti sovrastanti
gli impianti, nell'arcata superiore.
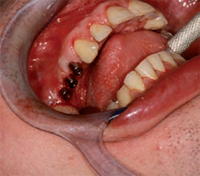
TERZA FASE (OPT 8 OPT 9 - Figg. 13 - 14 - 15 - 16 - 17)
Novembre 2011, in regime d'anestesia generale vengono
attivati gli abutments superiori e cementate le rispettive
capsule, nella stessa seduta si provvede alla fase chirurgica
di riabilitazione implantare del 3° quadrante.
L'opt post-operatoria di controllo, mostra una radiotrasparenza sospetta sull'impianto in posizione 3.6,
in assenza algia. Dicembre 2011, l'opt di controllo ad
un mese dall'intervento mostra la guarigione del
tessuto osseo perimplantare in posizione 3.6, l'esame
obiettivo intraorale mostra un tessuto sano nello spazio
sovrastante le fixture. Il miglioramento del livello di
collaborazione consente di eseguire dei controlli occlusali,
oltre la consueta detersione del sito post-operatorio
in regime ambulatoriale.
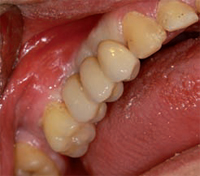
La riabilitazione protesica sarà conclusa nel corso del
2012, con l'attivazione delle capsule sul 3° quadrante,
i successivi controlli occlusali e le periodiche sedute
di igiene professionale.
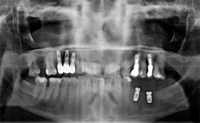
OPT 8 |
OPT 9 |
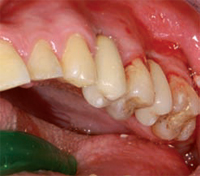
Fig 16 |

Fig 17 |
BIBLIOGRAFIA
- G. Neri, M. Genuardi, Genetica umana e medica. Elsevier Masson, ed. 2007, ISBN 88-214-2917-0
- GeneClinics.org - "FMR1-Related Disorders", Robert A. Saul e Jack C. Tarleton, GeneReview (24 maggio 2005)
- Nature.com - "From MRNP Trafficking to Spine Dysmorphogenesis: The Roots of Fragile X Syndrome", Claudia Bagni e William T. Greenough, Nature Reviews
Neuroscience, 6, 376-387 (2005)
|
![]()



 La sindrome dell'X fragile (o sindrome di
Martin-Bell o FraX) è una malattia genetica
umana causata dalla mutazione del gene
FMR1 sul cromosoma X, mutazione presente in un
maschio su 4000 e in una femmina su 6000. Il nome
"X-Fragile" deriva dal fatto che la mutazione del DNA
provoca una modificazione della struttura del cromosoma
X che visto al microscopio presenta una "strozzatura"
nella regione terminale del cromosoma X (q27.3),
dove è situato il gene FMR1.
La sindrome dell'X fragile (o sindrome di
Martin-Bell o FraX) è una malattia genetica
umana causata dalla mutazione del gene
FMR1 sul cromosoma X, mutazione presente in un
maschio su 4000 e in una femmina su 6000. Il nome
"X-Fragile" deriva dal fatto che la mutazione del DNA
provoca una modificazione della struttura del cromosoma
X che visto al microscopio presenta una "strozzatura"
nella regione terminale del cromosoma X (q27.3),
dove è situato il gene FMR1.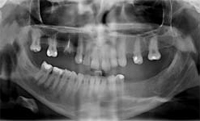
 TRATTAMENTO PRELIMINARE (OPT 2) Il paziente viene
mantenuto in respiro spontaneo mediante intubazione
naso-tracheale, ottenuta con l'ausilio del fibro-scopio,
monitorato nei suoi parametri vitali e trattato con boli
ripetuti di Propofol in associazione a Fentalyn secondo
i protocolli anestesiologici. L'iniziale detartrasi mediante
strumento ad ultrasuoni e la revisione specifica parodontale,
mediante curettage manuale sottogengivale, permette di rilevare un tessuto sano sugli elementi residui,
il livello di igiene è accettabile e tutti gli elementi
presentano un livello di mobilità nella norma. Successivamente,
si provvede alla revisione delle vecchie
otturazioni, con eventuali rifiniture, dove necessario.
In ultimo, l'estrazione chirurgica del residuo radicolare
del 1.5. Enucleato il tessuto granulomatoso ed ascessuale,
il sito post-estrattivo viene revisionato e adeguatamente
disinfettato e deterso. Suture ad incrocio
a rapido riassorbimento sostengono spugne emostatiche
di fibrina, inserite nell'alveolo.
TRATTAMENTO PRELIMINARE (OPT 2) Il paziente viene
mantenuto in respiro spontaneo mediante intubazione
naso-tracheale, ottenuta con l'ausilio del fibro-scopio,
monitorato nei suoi parametri vitali e trattato con boli
ripetuti di Propofol in associazione a Fentalyn secondo
i protocolli anestesiologici. L'iniziale detartrasi mediante
strumento ad ultrasuoni e la revisione specifica parodontale,
mediante curettage manuale sottogengivale, permette di rilevare un tessuto sano sugli elementi residui,
il livello di igiene è accettabile e tutti gli elementi
presentano un livello di mobilità nella norma. Successivamente,
si provvede alla revisione delle vecchie
otturazioni, con eventuali rifiniture, dove necessario.
In ultimo, l'estrazione chirurgica del residuo radicolare
del 1.5. Enucleato il tessuto granulomatoso ed ascessuale,
il sito post-estrattivo viene revisionato e adeguatamente
disinfettato e deterso. Suture ad incrocio
a rapido riassorbimento sostengono spugne emostatiche
di fibrina, inserite nell'alveolo.