![]()

MEDICAL TEAM MAGAZINE - Anno 2 - Numero 2 - mar/apr 2003

Dott. Eugenio Raimondo
Direttore scientifico e
responsabile editoriale.
 Dott.
Ernesto Iusi
Dott.
Ernesto Iusi
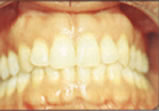
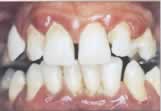
La malattia parodontale
del Dott. Eugenio Raimondo, perfezionato in parodontologia all’Università
di Gòteborg
e del Dott. Ernesto Iusi, Odontoiatra
 Il
ruolo della placca, la prevenzione, e la terapia:
Il
ruolo della placca, la prevenzione, e la terapia:
dall’ablazione del tartaro alla rigenerazione dell’osso riassorbito
La malattia parodontale coinvolge i tessuti
di sostegno del dente (gengiva, legamento parodontale, cemento radicolare
e osso alveolare) e l’esito finale è inevitabilmente rappresentato
dalla perdita dell’elemento dentale.
Studiare l’epidemiologia della malattia parodontale è stato
da sempre molto difficile per diversi motivi fra cui il lento progredire
della malattia stessa, la diversa distribuzione nelle varie popolazioni
e non ultimo la scarsa percentuale di odontoiatri che effettua uno screening
parodontale dei propri pazienti (si stima che solo il 7,5% degli odontoiatri
usi regolarmente la sonda parodontale).
Il fattore principale nell’insorgenza della malattia parodontale
è rappresentato dalla placca. Si tratta di un deposito molle, denso
e appiccicoso costituito per il 90% da batteri. Secondo alcuni studiosi
non sarebbe importante la qualità della placca, ma solo la sua
quantità nell’insorgenza della malattia parodontale; altri
ritengono che la composizione batterica della placca sia fondamentale
perché solo alcuni batteri sono in grado di sviluppare la malattia.
Questa distinzione cambia notevolmente l’approccio terapeutico essendo,
nel primo caso, sufficiente la sola eliminazione della placca, nel secondo
caso, è necessario associare una terapia antibatterica mirata.
Oggi per alcune forme è riconosciuta un’eziologia batterica
specifica (nelle forme più aggressive e in quelle ad insorgenza
precoce) mentre per altre non sembra esserci alcuna relazione con microrganismi
particolari.
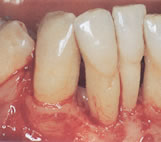
Il tartaro è un deposito duro che si forma dalla mineralizzazione
della placca che ha inizio già poche ore dopo la sua deposizione.
Il tartaro agisce in maniera indiretta favorendo, sulla sua superficie,
il maggior accumulo di placca.
Vanno, infine, considerati anche i fattori di rischio e cioè quei
fattori che aumentano notevolmente la possibilità di insorgenza
della malattia.
Fra questi il più importante è senz’altro il fumo
che aumenta la possibilità di sviluppare malattia parodontale da
2 a 14 volte rispetto ai soggetti non fumatori. Altri fattori di rischio
sono il diabete mellito, l’età, la razza, con una maggior
incidenza nella razza nera, e le condizioni socio-economiche risultando
maggiormente colpite le fasce meno abbienti.
Nel giro di 10-14 giorni dalla formazione del deposito di placca, si sviluppa
la gengivite caratterizzata da infiammazione gengivale senza formazione
di una tasca, cioè di uno spazio fra il dente e l’osso alveolare.
Successivamente la malattia progredisce nella lesione stabilizzata e,
infine, in quella avanzata con formazione di una tasca dovuta alla perdita
di osso attorno alla radice del dente. Naturalmente l’evoluzione
naturale della malattia porta alla perdita dell’elemento dentale.
Prima di iniziare ogni tipo di trattamento parodontale è assolutamente
fondamentale istruire e motivare il paziente sulla necessità di
mantenere un’igiene orale perfetta, sulle conseguenze dell’accumulo
di placca e sulle tecniche e gli strumenti più adatti per la sua
rimozione. Solo quando il paziente ha fatto propri questi concetti e riesce
a mantenere un buon controllo di placca allora si può iniziare
il trattamento.
Si inizia, naturalmente, con la raccolta dei dati anamnestici facendo
attenzione a tutti quei fattori che potrebbero favorire l’insorgenza
della malattia parodontale. Si passa poi alla raccolta dei dati clinici
valutando il grado di infiammazione gengivale, i vari indici di placca
e di sanguinamento e il grado di mobilità dei denti. Attraverso
strumenti appositi, le sonde, si valuta, infine, quanto tessuto osseo
si è perso attorno al dente in modo da valutare la gravità
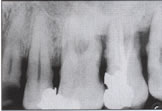
della malattia parodontale. Una accurata indagine radiografica completa
la nostra raccolta dei dati dandoci una visione dettagliata.
Successivamente si passa alla fase terapeutica vera e propria. Si inizia
con l’ablazione del tartaro eseguita con gli ultrasuoni su tutte
le superfici dentali. Utilizzando degli appositi strumenti definiti curette
si va a rimuovere il tartaro e il tessuto di granulazione responsabile
dell’avanzamento della lesione, localizzato in profondità
all’interno della tasca parodontale. Per evitare di lasciare una
superficie ruvida che favorisca l’accumulo di placca, queste due
procedure vengono seguite da una lucidatura delle superfici dentali. A
distanza di quattro-sei settimane viene eseguito un nuovo controllo tramite
i sondaggi per valutare in che modo la terapia parodontale prosegue e
soprattutto per vedere se il paziente segue le corrette procedure per
il controllo della placca.
Nei casi di malattia allo stato avanzato può essere necessario
intervenire chirurgicamente esponendo il difetto osseo ed eseguendo così
una pulizia della lesione molto più accurata. Va ribadito però
che l’intervento chirurgico deve essere necessariamente successivo
alle procedure precedentemente esaminate.
Esistono diverse forme cliniche di malattia parodontale. La più
comune è quella cronica dell’adulto. Si sviluppa generalmente
dopo i 40 anni, è associata ad abbondante placca e tartaro ed è,
generalmente, distribuita uniformemente a tutti i denti. Il suo progredire
è piuttosto lento e porta prima a mobilità dei denti e poi
inevitabilmente alla loro perdita. Altre
forme insorgono, invece, in un’età molto più precoce
ed hanno un’evoluzione molto più aggressiva e rapida. Sono
associate a scarsa presenza di placca e tartaro, ma anche a forme microbiche
particolari responsabili della loro aggressività. In questi casi
la rimozione della placca non è sufficiente e bisogna somministrare
anche dei farmaci; efficace a tal proposito è una combinazione
a base di metronidazolo e amoxicillina.
Infine, si può tentare la rigenerazione dell’osso riassorbito.
Si riempie il difetto osseo con altro osso o con materiale sintetico e
si protegge con una membrana in un materiale particolare come il goretex.
| Aspetto
fisiologico e patologia a confronto a cura della Medical Team Polo
Odontostomatologico |
||||
|
|
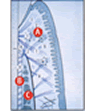 |
A)
Tessuto gengivale B) Legamento parodontale C) Osso alveolare |
 |
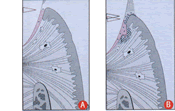 |
| Gengiva
sana |
Gengivite |
Iniziale
interessamento flogistico gengivale |
||
 |
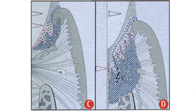 |
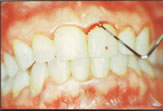
C)
Senza distruzione ossea D) Con distruzione ossea |
 |
| Parodontopatia cronica con evidente gengivite | Parodontopatia con distruzione ossea | ||

Tiziana
Campanile
Igenista Dentale
La prevenzione oro-dentale
È risaputo universalmente che è meglio prevenire una patologia
piuttosto che curarla. Il compito principale dell’igienista dentale
consiste nel mantenimento della salute attraverso la prevenzione delle
malattie oro-dentarie quali la Carie e la Malattia Parodontale (conosciuta
con il termine Piorrea). Sia il processo carioso che la malattia parodontale
possono portare alla perdita dell’elemento dentale e in entrambi
i casi il principale responsabile è la Placca Batterica che non
sempre viene adeguatamente rimossa con le normali pratiche domiciliari.
I pilastri su cui si basa la prevenzione sono costituiti da norme elementari
che ciascuno di noi può mettere in pratica con successo purché
disponga di costanza e buona volontà. Tali norme andrebbero imparate
fin da bambini e praticate poi quotidianamente per tutta la vita.
Esse sono:
1) Igiene dentale
2) Igiene alimentare: dieta povera in zuccheri e grassi
3) Fluoro-profilassi: il fluoro rinforza lo smalto rendendolo meno attaccabile
da parte della placca.
4) VisIte periodiche di controllo ogni sei mesi anche in assenza di
problemi evidenti e in ogni caso ai primi sintomi di sensibilità
al freddo, caldo, dolce e in presenza di gengive rosse, gonfie e sanguinanti.
Cominciamo allora a dedicare alla pulizia dei nostri denti e gengive
il tempo necessario per un’accurata igiene quotidiana avvalendoci
della professionalità del nostro Dentista e dei semplici consigli
dell’Igienista sulle corrette tecniche di spazzolamento, sull’uso
del filo interdentale; dello scovolino e del giusto collutorio, strumenti
indispensabili per ottenere la Prevenzione Orale.